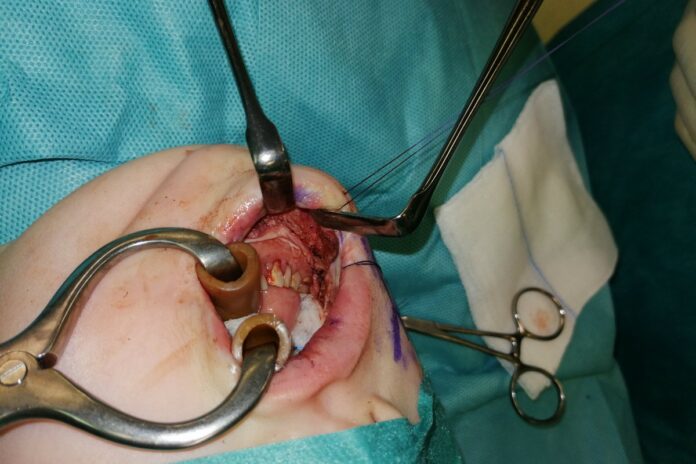
Lekarze z Kliniki Chirurgii Onkologicznej i Rekonstrukcyjnej oraz Kliniki Transplantacji Szpiku i Onkohematologii Centrum Onkologii – Instytutu im. Marii Skłodowskiej-Curie Oddział Gliwice przeprowadzili drugi złożony przeszczep tkankowy w obrębie głowy i szyi połączony z transplantacją zmodyfikowanego szpiku.
Pacjentem był 65-letni mężczyzna, mieszkaniec województwa śląskiego, który kilka lat temu przeszedł operację całkowitego usunięcia krtani z powodu raka tego narządu. Od tego czasu oddychał przez rurkę tracheostomijną. W 2018 roku zgłosił się do Centrum Onkologii w Gliwicach, gdzie został zakwalifikowany do rozległej transplantacji narządów szyi.
Lekarze pobrali od zmarłego dawcy krtań, tchawicę, gardło, przełyk, tarczycę i przytarczyce, kość gnykową, mięśnie krótkie szyi, naczynia oraz nerwy odpowiadające za funkcje ruchu i czucia krtani. Przed pobraniem tego złożonego kompleksu narządów, z przednich kolców biodrowych dawcy pobrano jeszcze szpik, który został poddany obróbce, polegającej na wyizolowaniu z niego komórek macierzystych.
„Obecnie pacjent jest w trakcie rehabilitacji głosowej. Usunęliśmy mu już rurkę tracheostomijną, przez którą musiał oddychać, normalnie się odżywia, mówi i powoli wraca do zdrowia. Poziomy hormonów w przeszczepionej mu tarczycy są w normie. Jest stale monitorowany pod kątem endokrynologicznym i internistycznym” – powiedział prof. dr hab. n. med. Adam Maciejewski, kierownik Kliniki Chirurgii Onkologicznej i Rekonstrukcyjnej Centrum Onkologii – Instytutu im. Marii Skłodowskiej-Curie w Gliwicach, który kierował zespołem chirurgów.
Operacja przeszczepienia narządów szyi trwała około 12 godzin.
Lekarze z Kliniki Transplantacji Szpiku i Onkohematologii – jej kierownik prof. dr hab. n. med. Sebastian Giebel i lek. med. Włodzimierz Mendrek – przeszczepili pacjentowi komórki macierzyste wyizolowane ze szpiku pobranego od dawcy. Od momentu ich wyselekcjonowania do czasu przeszczepienia przechowywano je w specjalnych warunkach – były zamrożone w ciekłym azocie. Bez krioprezerwacji nie mogłyby przetrwać tyle dni.
Zgodnie z opracowaną przez gliwickich lekarzy nowatorską procedurą zostały przeszczepione dokładnie 10 dni po transplantacji narządów. W tym czasie pacjent został poddany intensywnemu leczeniu immunosupresyjnemu, mającemu na celu sparaliżowanie jego układu odpornościowego i zapobieżenie odrzuceniu przeszczepionego narządu unaczynionego, a później także przeszczepionych komórek szpiku przez jego organizm.
Transplantacja komórek macierzystych wyizolowanych z pozostałych komórek szpiku ma na celu całkowite wyeliminowanie lub ograniczenie do minimum przyjmowania przez pacjenta do końca życia leków immunosupresyjnych, które zapobiegają odrzuceniu przeszczepionych narządów. Leczenie immunosupresyjne niesie bowiem ze sobą ryzyko działań niepożądanych, w tym m.in. groźnych infekcji, które w przypadku permanentnego obniżenia odporności mogą nawet doprowadzić do śmierci pacjenta.
„Z pobranego materiału od dawcy udało nam się wyselekcjonować około 100 ml komórek macierzystych, które podaliśmy pacjentowi w formie dożylnego wlewu. Sam zabieg trwał około 30 minut” – wspomina dr Włodzimierz Mendrek, który opiekuje się pacjentem od momentu przeszczepu szpiku.
Największym problemem, jak ocenia, jest pozyskanie jak największej liczby komórek macierzystych ze szpiku dawcy. Dzięki temu szansa na uzyskanie zamierzonego celu, którym jest wyeliminowanie lub redukcja dożywotniej immunosupresji, wydaje się być największa, choć nikomu na świecie nie udało się do tej pory stwierdzić, ile tych komórek powinno być. W przypadku dawcy zmarłego, od którego pobierane są również inne narządy, pozyskanie dużej ilości komórek macierzystych jest jeszcze trudniejsze.
„O ile przed przeszczepem narządu unaczynionego i komórek krwiotwórczych najważniejsze jest podawanie pacjentowi leków immunosupresyjnych w odpowiednich dawkach, to po jego wykonaniu oprócz odpowiedniego dawkowania powyższych leków trzeba także zadbać o profilaktykę przeciwinfekcyjną, ewentualnie zająć się leczeniem infekcji, jeśli takowe się pojawią” – zdradza kulisy opieki hematologicznej nad pacjentem Włodzimierz Mendrek.
Pierwszym pacjentem na świecie, który został poddany takiej samej procedurze jak 65-latek, był 6-letni Tymek z Podkarpacia. Kiedy chłopczyk miał rok, połknął granulat ługu sodowego – popularny środek do udrożniania rur kanalizacyjnych. Następstwem tego nieszczęśliwego wypadku była martwica jego narządów głowy i szyi – od nasady języka aż po dolny odcinek przewodu pokarmowego. Od tego momentu był żywiony wyłącznie dojelitowo i oddychał przez rurkę tracheostomijną. Nie mówił.
„Po przeszczepie narządów i szpiku chłopczyk był intensywnie rehabilitowany. Przebywał w sanatorium w Rabce, gdzie dochodził do siebie po tej rozległej operacji. Obecnie samodzielnie połyka i zaczął już wydawać pierwsze dźwięki. W najbliższych dniach usuniemy mu tracheostomię; musieliśmy się wstrzymać z tym zabiegiem, ponieważ Tymek wymagał jeszcze wykonania plastyki jamy ustnej. Nadal przebywa w naszym ośrodku” – relacjonuje prof. Adam Maciejewski.